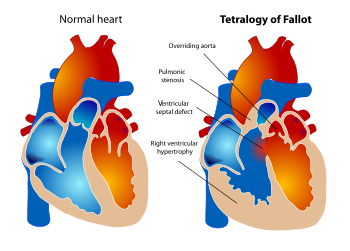
 Тетралогия на Фало е най-честата цианотична ВСМ (5-10%) и включва: подклапна и клапна пулмонална стеноза (стеснение между дясната камера и белодробната артерия) и междукамерен дефект (дефект в преградата между двете камери). Анатомичният спектър е широк и се определя от тежестта на пулмоналната стеноза и размерите на белодробните артерии. Понякога се съчетава с генетични синдроми (Ди Джордж, тризомия 21 и др.).
Тетралогия на Фало е най-честата цианотична ВСМ (5-10%) и включва: подклапна и клапна пулмонална стеноза (стеснение между дясната камера и белодробната артерия) и междукамерен дефект (дефект в преградата между двете камери). Анатомичният спектър е широк и се определя от тежестта на пулмоналната стеноза и размерите на белодробните артерии. Понякога се съчетава с генетични синдроми (Ди Джордж, тризомия 21 и др.).
Какво причинява ТФ? Пулмоналната стеноза и междукамерен дефект са причина венозната кръв да премине от дясната камера през междукамерния дефект в лявата камера, при което става смесване на артериална и венозна кръв (налице е дясно-ляв шънт). В аортата кръвта е смесена (артериална и венозна) и е с по-ниско съдържание на кислород, което причинява синьо оцветяване на кожата и лигавиците, т.н. цианоза.
Какви са симптомите на ТФ? Основни симптоми са цианозата и сърдечният шум. Степента на цианозата зависи от тежестта на пулмоналната стеноза. Тя може да е лека и да се изяви само при усилие (плач) или да е постоянна и тежка. В някои случаи кръвоснабдяването на белия дроб рязко намалява, децата (кърмачетата) стават много неспокойни, цианозата рязко се засилва. Случва се те да дишат учестено, да се отпуснат и понякога да губят съзнание. Това състояние се нарича хипоксемична криза (ХК), спешно състояние, което налага търсене на лекарска помощ.
При ХК е добре детето да се изведе на чист въздух, да се успокои и да уведомите лекуващия лекар за случилото се. Нерядко се налага детето да се приеме в болница за лечение с медикаменти или да се планира хирургична намеса.
Диагноза. Най-често ехокардиографията е достатъчна за изобразяване на анатомичните особености и вземане на решение за вида на лечението. Сърдечната катетеризация се предприема в отделни случаи.
В естествената еволюция пулмоналната стеноза нараства и това води до засилване на цианозата, нерядко до хипоксемични кризи. Възможно е възникване на усложнения като мозъчен абсцес, тромбоза на мозъчни съдове.
Показания за лечение. Всички деца с тетралогия на Фало подлежат на оперативна корекция. Състоянието на детето, анатомията на дефектите и възрастта определят сроковете и вида на лечението.
Хирургичното е единственото възможно лечение. Прилагат се два типа корекции – помощна и радикална (тотална) операция. Помощна операция се прилага при новородени или малки кърмачета с недоразвити белодробни артерии, съпътстващи дефекти или висок риск от радикалната корекция. Цел на тази операция е да се подобри кръвоснабдяването на белия дроб, като се постави „тръбичка“ между аортата и БА, т.нар. анастомоза. Цианозата намалява, белодробните съдове нарастват и е възможно извършване на радикална корекция във възрастта между шест месеца и две години. При радикалната корекция се затваря МКД, най-често с използването на изкуствена материя (патч), отстранява се стенозата в изхода на дясната камера (инфундибулна стеноза) и се разширява стеснената пулмонална клапа. Понякога за преодоляване на стенозата между ДК и БА се използва „кръпка“ от собствена тъкан или изкуствена материя (трансануларен патч) или се поставя тръбичка (кондюит).
Проследяване. След радикалната корекция няма смесване на венозна и артериална кръв, цианозата изчезва и физическото развитие на детето се нормализира. Нерядко в хода на проследяването се явяват усложнения, като недостатъчност (пропускане) на пулмоналната клапа, която може да прогресира; стеснения по клоновете на БА и др. Децата подлежат на редовен контрол, включващ клинични и ехокардиографски прегледи, 24-часов ЕКГ запис (Холтер) и работна ЕКГ проба.
Двигателната активност е обикновено нормална, но не се препоръчва активен спорт.
Профилактика на инфекциозен ендокардит при всички оперирани и неоперирани деца.
Допълнителна операция/интервенционална процедура може да се наложи при изразена стеноза на клоновете на БА или при голямо пропускане на пулмоналната клапа. Тези усложнения могат да се коригират с повторна операция (имплантиране на пулмонална клапа или пластика на клонове на БА или чрез интервенционална процедура (балонна дилатация или поставяне на стент).
